Gestão, Obrigações e Funcionamento de uma operadora.
O mercado de saúde suplementar no Brasil é um setor robusto e altamente regulado. Compreender suas engrenagens é essencial para garantir a sustentabilidade das operadoras e a qualidade do atendimento aos beneficiários.
1. O Marco Regulatório: A Lei 9.656/98 e a ANS
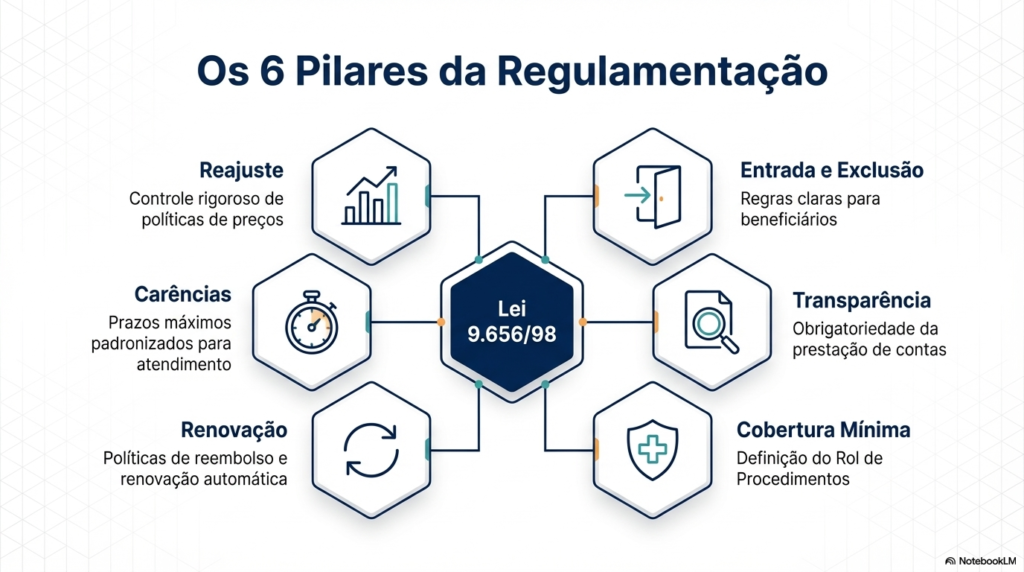
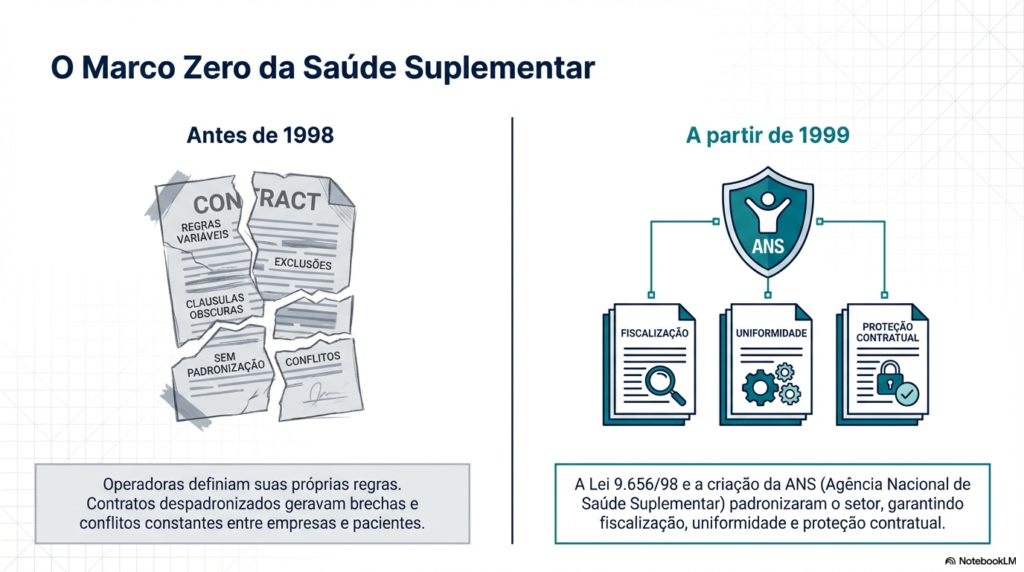
Tudo começa com a Lei nº 9.656/1998, conhecida como a Lei dos Planos de Saúde. Antes dela, as empresas definiam direitos e deveres em contratos próprios, o que gerava muitos conflitos. A aprovação dessa lei trouxe flexibilidade, equilíbrio e maiores garantias ao consumidor.
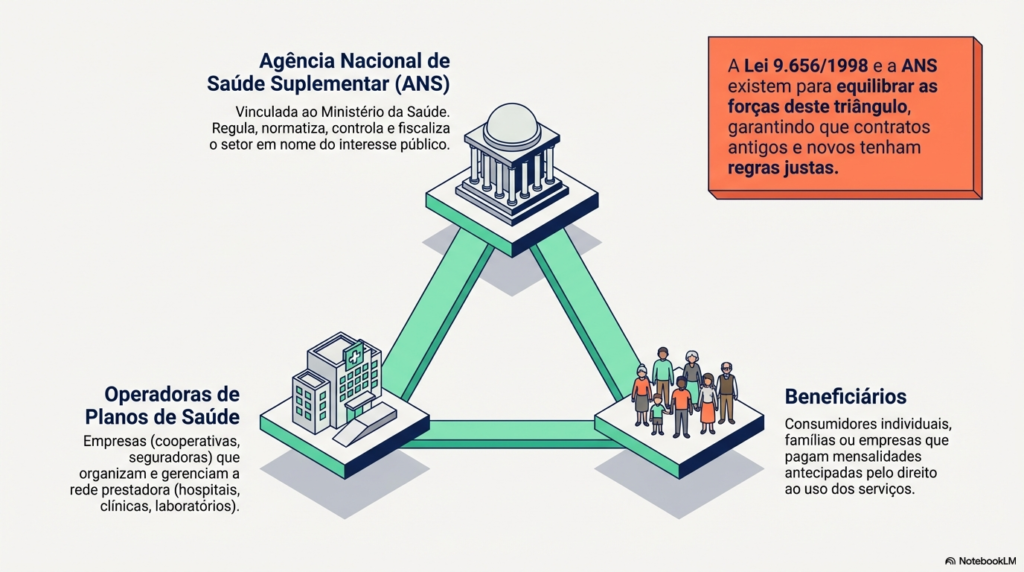
Para fiscalizar e regular esse setor, foi criada em 2000 a Agência Nacional de Saúde Suplementar (ANS). Ela é responsável por normatizar, controlar e fiscalizar as operadoras, buscando o equilíbrio entre os interesses de consumidores, prestadores e empresas.
2. Tipos de Planos e Modalidades de Contratação
Para gerir uma empresa de saúde, é preciso entender os “produtos” oferecidos. Basicamente, os planos dividem-se em:
- Individuais ou Familiares: Contratados diretamente por pessoa física.
- Coletivos: Podem ser empresariais (vínculo empregatício) ou por adesão (vínculo a sindicatos ou entidades de classe). Os planos coletivos empresariais representam a maior fatia do mercado, com mais de 70% dos beneficiários.
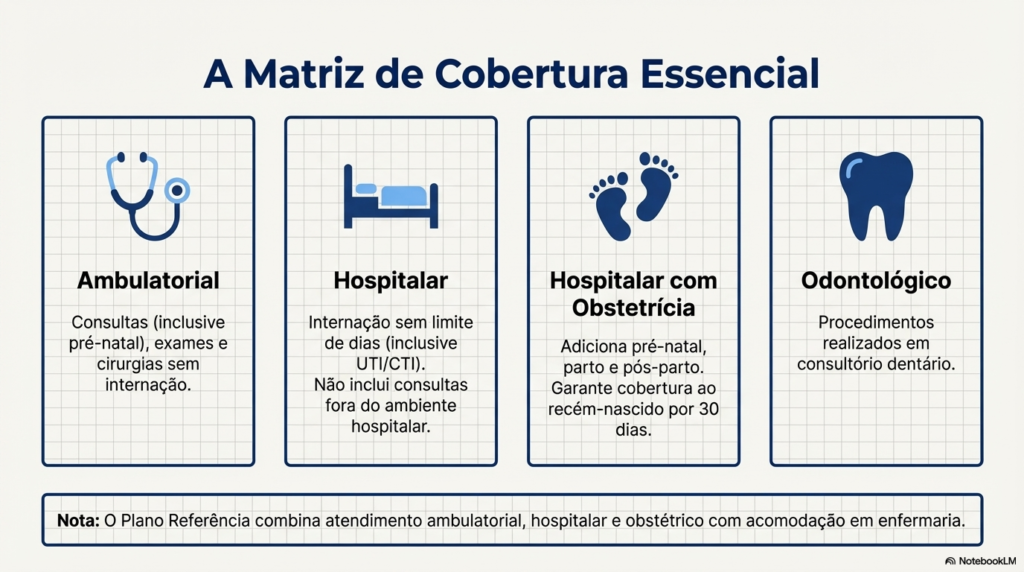
Segmentação Assistencial
A operadora pode combinar diferentes coberturas para formar um plano:
- Ambulatorial: Consultas, exames e cirurgias sem internação.
- Hospitalar: Internações, com ou sem obstetrícia (partos).
- Odontológico: Procedimentos em consultório odontológico.
- Referência: Um plano padrão que garante assistência ambulatorial, hospitalar e obstétrica em enfermaria.
3. Obrigações das Operadoras e Direitos dos Beneficiários
A gestão eficiente de uma operadora depende do cumprimento rigoroso das obrigações legais, evitando multas e processos judiciais.
Carências e Cobertura
A lei estabelece prazos máximos de carência que devem constar nos contratos:
- 24 horas para urgência e emergência.
- 300 dias para partos a termo.
- 180 dias para as demais situações (exames, internações, consultas).
A cobertura mínima é definida pelo Rol de Procedimentos e Eventos em Saúde da ANS, atualizado periodicamente para incluir novas doenças e tecnologias.
Doenças e Lesões Preexistentes (DLP)
Ao contratar um plano, o beneficiário deve declarar doenças conhecidas. A operadora pode aplicar uma Cobertura Parcial Temporária (CPT) de até 24 meses para procedimentos de alta complexidade ou cirurgias relacionados àquela doença.
Política de Reajuste
Existem dois tipos principais de reajuste:
- Anual (Variação de Custos): Ocorre no aniversário do contrato. Para planos individuais, o índice é limitado pelo divulgado pela ANS.
- Por Faixa Etária: Ocorre quando o beneficiário muda de idade conforme faixas pré-definidas (ex: aos 18, 30, 40 anos). A lei impede a discriminação do idoso, proibindo reajustes por idade para quem tem 60 anos ou mais se as regras do Estatuto do Idoso forem aplicáveis.
4. O Olhar Atuarial: Gestão de Riscos e Reservas
Aqui entra a parte técnica fundamental para a sobrevivência da empresa. Operar um plano de saúde envolve riscos financeiros significativos.
Provisões Técnicas e PEONA
Diferente de outras empresas, a operadora recebe a receita (mensalidade) antes de conhecer o custo total dos atendimentos realizados. Muitas contas médicas demoram meses para chegar. Por isso, o atuário deve calcular a PEONA (Provisão para Eventos Ocorridos e Não Avisados).
- A PEONA é uma reserva financeira obrigatória para cobrir despesas de atendimentos já realizados, mas cujas contas ainda não chegaram à operadora.
- Em 2022, as provisões técnicas representavam mais de 25% do passivo total das operadoras no Brasil.
Gestão da Rede Credenciada
A rede credenciada é o conjunto de hospitais e médicos que possuem convênio com a operadora. A gestão pode optar por:
- Rede Própria: Maior controle de custos e uniformidade no atendimento.
- Rede Credenciada: Oferece maior capilaridade e variedade ao beneficiário.
- Modelos de Remuneração: Mudar o modelo de pagamento (evitando o simples pagamento por procedimento) pode ajudar a reduzir a necessidade de provisionamento e melhorar a eficiência.
Principais obrigações que requerem apoio tecnológico
1. Padrão de Troca de Informação de Saúde Suplementar (TISS)
Uma das normas mais críticas é o TISS, que estabelece o padrão obrigatório para a troca eletrônica de dados entre operadoras e prestadores de serviços de saúde (hospitais, clínicas e laboratórios). Este padrão visa padronizar as ações administrativas, subsidiar as ações de avaliação e acompanhamento econômico, financeiro e assistencial das operadoras, além de compor o Registro Eletrônico de Saúde.
2. Sistemas de Informação e Envio de Arquivos para a ANS
A operadora deve manter sistemas capazes de gerar e enviar periodicamente diversos arquivos específicos para a Agência Nacional de Saúde Suplementar (ANS). Os principais sistemas e fluxos de dados incluem:
- SIB (Sistema de Informações de Beneficiários): Utilizado para o envio de dados cadastrais de todos os beneficiários da operadora, permitindo o controle de entradas, saídas e movimentações na base de clientes.
- SIP (Sistema de Informações de Produtos): Sistema voltado para o envio de informações sobre a assistência prestada aos beneficiários, detalhando os eventos e procedimentos realizados.
- CADOP (Sistema de Cadastro das Operadoras): Destinado à manutenção e atualização dos dados cadastrais da própria operadora perante o órgão regulador.
- GEAR (Gestão Eletrônica de Autorização de Reajuste): Ferramenta tecnológica para gerenciar as solicitações e autorizações de reajustes de planos.
- RPC (Reajuste de Planos Coletivos): Sistema para informar os índices de reajuste aplicados aos contratos coletivos.
3. Gestão Atuarial e Provisões Técnicas (PEONA)
Sob a ótica atuarial, a tecnologia é indispensável para o cálculo das provisões técnicas. As operadoras devem manter sistemas robustos para prever despesas de atendimentos já realizados, mas cujas contas ainda não foram apresentadas, processo conhecido como PEONA (Provisão para Eventos Ocorridos e Não Avisados).
- A gestão gerencial desses fatores permite identificar oportunidades de melhoria nos processos internos e reduzir o tempo entre o atendimento e o reconhecimento da despesa.
- Ferramentas modernas e ágeis são agora consideradas essenciais para que os atuários possam realizar análises preditivas precisas sobre os riscos financeiros aos quais a operadora está exposta.
4. Sistemas de Relacionamento e Atendimento ao Beneficiário
As normas de qualidade exigem que a operadora ofereça suporte tecnológico para facilitar a jornada do consumidor:
- Divulgação da Rede Credenciada: As operadoras são obrigadas a disponibilizar em seu site ou aplicativo a relação atualizada de todos os profissionais, hospitais, clínicas e laboratórios credenciados.
- Protocolo Eletrônico: Utilização de sistemas para registro e acompanhamento de processos administrativos e solicitações dos clientes.
- Pesquisas de Satisfação: As operadoras devem realizar periodicamente pesquisas de satisfação com questionários padronizados pela ANS, cujos resultados são divulgados em painéis dinâmicos.
6. Proteção de Dados e Segurança da Informação (LGPD)
Dado que as operadoras lidam com dados sensíveis (informações de saúde), todos os sistemas de gestão e plataformas de conexão entre médico e paciente devem seguir protocolos de segurança rigorosos. É imperativo o respeito ao estipulado pela Lei Geral de Proteção de Dados (LGPD), garantindo a privacidade e o tratamento adequado das informações dos beneficiários.
Em resumo, a gestão de uma operadora exige uma infraestrutura tecnológica que suporte desde o faturamento eletrônico (TISS) e o reporte regulatório (SIB/SIP) até a inteligência de dados para cálculos de reservas financeiras e o atendimento digital direto ao consumidor.
Uma operadora precisa obrigatoriamente estar amparada em uma gestaão profissional. Sobretudo relacionados aos processos de vendas on-line, gestão dos beneficiários, gestão de sinistros, coberturas e processos de cobrança. Neste sentido a utilização de um bom sistema (software) de gestão de operadoras de planos de saúde e planos odontológicosé determinante para o sucesso da operação.
Alguns pontos focais são determinantes na escolha do sistema (software de gestão de operadoras de planos de saúde e planos odontológicos).
- Tecnologia: Um bom sistema precisa utilizar as tecnologias mais atualizadas e eficientes do mercado. Recursos como: Funcionamento em nuvem, integrações diretas e simples por meio de APIs, flexibilidade operacional, funcionamento 100% web e em qualquer tipo de dispositivo (computador, tablet e até celulares), flexibilidade dos processos de cobrança, são imprescindíveis.
- Atualizações constantes e suporte a legislação e normativas: O sistema precisa receber constantes atualizações, tecnológicas, operacionais, e sobretudo relacionada as normativas e legislação aplicáveis a administração de benefícios. Sem isto, a administradora ficará vulnerável a multas e/ou erros em seus processos operacionais.
- Outros recursos importantes que precisam ser considerados na escolha do sistema de gestão de operadoras:
- Funcionamento de acordo com a LGPD
- Possuir dashboards gerenciais
- Permitir customizações específicas de acordo com as necessidades
- Ter formulários de cadastro completamente configuráveis e personalizáveis
- Gerar relatórios personalizáveis e em diferentes formatos como HTML, PDF, TXT, CSV, Json e Excel
- Permitir controle adequado de permissões, acessos e restrições.
- Funcionar 100% web e on-line e ser acessível a partir de qualquer dispositivo como computadores, tablets e até smartphones.
- Possuir nativamente recursos para vendas on-line, autocontratação, geração de contratos e demais soluções para uso do departamento comercial e vendas.
Conheça o projeto AliançaPX que é composto por um conjunto de sistemas de gestão para estes seguimentos :
- Sistema de gestão de operadoras de planos de saúde
- Sistemas de gestão de operadoras de planos odontológicos
- Sistemas de gestão de administradoras de benefícios.
Quando necessário desenvolve customizações e personalizações e sobretudo, mantem o sistema atualizado em relação aos recursos tecnológicos, legislações, normativas e melhoria na experiência do usuário.
Conclusão
Gerir um plano de saúde exige um equilíbrio delicado entre o cumprimento das extensas obrigações legais impostas pela Lei 9.656/98 e a solidez atuarial garantida por provisões técnicas como a PEONA
Para as empresas clientes, oferecer um plano de saúde é um diferencial competitivo que ajuda na retenção de talentos e produtividade, desde que o plano seja gerido com transparência e ética
A Lei 9.656/98 e a regulamentação da ANS não são meras burocracias; elas formam o escudo que protege o seu bem mais precioso. Ao entender que o tempo de UTI não é cronometrado por contadores e que a portabilidade é um direito com prazos definidos, você deixa de ser um passageiro passivo no sistema de saúde.
Entender esses pontos garante que, no momento de maior vulnerabilidade, você possa focar no que realmente importa: a recuperação e o cuidado.